专家观点
童春容主任谈恶性血液病个性化治疗
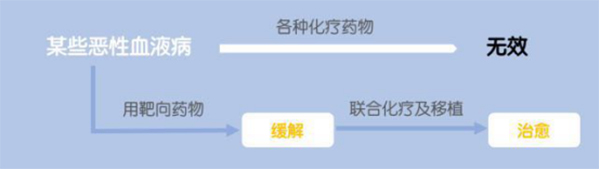
每个患者都具有生物学和社会学的独特性,导致同一疾病患者对治疗反应有很大差异,很多因素可影响疗效。在临床实践中,如果完全根据循症医学临床研究结果制定治疗计划,对患者进行千篇一律的治疗,很难达到整体较好的治疗效果。因此,在恶性血液病治疗中,个性化治疗可能是提升疗效的重要方法。
01、 正确全面的诊断
通过全面检查评估对恶性血液病进行危险分层:全面病史、体格检查、生化、三大常规、按病情所需进行的其它检查,并且进行形态学、免疫学、细胞遗传学与分子遗传学、分子生物学甚至病原学检测。
02、基于恶性血液病危险分层的治疗
高危险性急性白血病
• 仅用化疗,长期无复发生存率≤10%;尽量在化疗获得完全缓解或部分缓解就尽早进行异基因造血干细胞移植;急性白血病(如MDS继发的急性白血病),可不化疗直接移植。
低危险性急性白血病
• 化疗治愈率一般≥50%;优先选化疗,化疗效果不好再移植。
中等危险性急性白血病
中等危险性急性白血病介于高危险性急性白血病和低危险性急性白血病之间;治愈率10%-50%;化疗获得完全缓解后,如果有同胞HLA完全相合的供者,可先选移植,否则先选化疗,失败后再移植。
B淋巴细胞白血病(B-CLL)
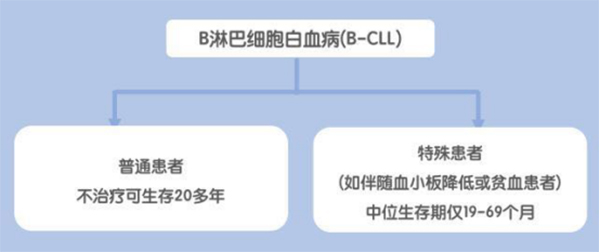
• 对于药物治疗疗效差,生存期短,条件允许的患者,应及时做异基因造血干细胞移植;
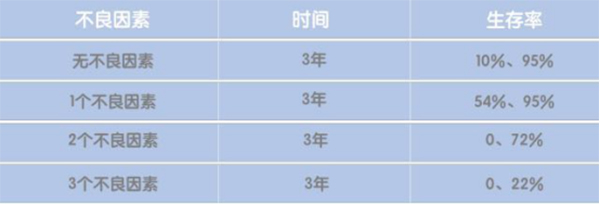
• ≥25%核型del(17p13)、≥Roi I期、IgHV无高突变三个预后因素对患者存活期的影响。
基于靶向指标及监测的治疗
靶向
主要针对某些细胞上某一特点的靶点进行攻击,具有特异性,对其他细胞影响小。
靶点
恶性血液病细胞融合基因可成为反义寡核苷酸基因治疗靶点;
细胞异常基因的蛋白产物可成为药物、免疫细胞、或单克隆抗体攻击的靶点;
细胞信号传导途径或功能的改变,可成为一些药物的靶点。
注意
治疗中,恶性血液细胞上的靶点分子可能改变,使靶向治疗或免疫治疗失效,大多数白血病细胞的抗原(包括干细胞标志、人类主要相容性复合抗原、共刺激分子)会发生改变,这些变化是白血病细胞逃避免疫系统或靶向药物攻击的机制之一。因此,在治疗中要定期监测这些靶分子,避免药物浪费或耽误病情。
03药物代谢基因、药物浓度与药物剂量
• 一些治疗血液病的关键药物的代谢基因明显影响药物浓度,从而影响疗效或引起严重毒副作用。研究发现,很多药物的毒性或疗效与药物代谢基因有关,可以通过检测药物代谢基因或监测药物浓度来调节剂量。
04治愈与移植

• 通过以上全面诊断、危险分层、个性化的药物靶向治疗,有些患者可以治愈,但有些患者仍需要进行移植治疗。
05 异基因造血干细胞移植与监测指导治疗
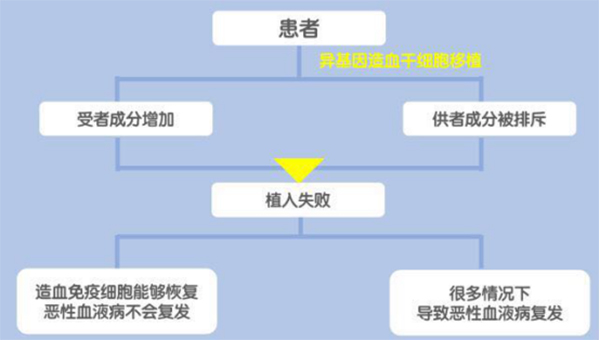
• 异基因造血干细胞移植后,供受者嵌合率监测指导治疗。供者细胞以重建100%供者造血成分。在难以获得供者成分的情况下,可通过体外细胞培养,扩增供者的免疫细胞来增加体内供者的比例,防治复发。
治疗中第二步至第五步均需监测微小残留肿瘤

微小残留肿瘤(MRD) 治疗后白血病血液病缓解(用形态方法检测不出,血细胞计数正常,其他部位也无肿瘤浸润),但用更敏感的技术仍可监测到白血病血液病细胞。不同类型的白血病,不同方法检测的MRD,其安全水平不一样。
检测MRD的方法流式细胞分析技术(FCM)或基因定量或荧光标记的原位杂交技术(FISH)。
治疗后白血病细胞下降的幅度和速度可以直接反应白血病细胞对治疗的敏感性,具有很大的预后价值。很多临床试验均证明治疗后的MRD与预后明显相关。
- 标签:
- 童春容





 京公网安备11010602050084号
京公网安备11010602050084号

