患者故事
宋艳智主任:年轻女子EB病毒感染15年苦不堪言,移植后重获新生!
有这样一类主要在儿童期发生的疾病,临床表现具有显著异质性,均有EB病毒(EBV)感染,常有多器官受累,可能出现发热、肝脾肿大、淋巴细胞增多、皮下结节肿块等,既可呈慢性情性病程,也可呈明显侵袭性病程。由于疾病表现十分复杂而多样,早期诊断相当困难。
在近期“血液移植-博医说”课程中,多位血液移植领域专家就血液移植相关内容进行诊疗经验分享,解读学术研究前沿要点。其间,北京高博博仁医院血液二科(移植技术)宋艳智副主任医师为大家分享了一位患有该病的年轻女性患者曲折坎坷的诊疗经过,十分精彩,不容错过!(究竟是什么病呢?稍后揭晓!)
EBV阳性、NK细胞增多,15年来迁延难愈
早在2004年,该患者14岁时,就曾因发热、乏力等原因于外院就诊。曾查出EBV相关抗体阳性,流式测验中NK细胞占比58.96%。2008年因“慢性脾淤血肿大、胆囊结石”行脾切除+胆囊切除术。2015年确诊慢性淋巴细胞增多症,同年出现上臂散在硬质皮下结节,CD56+,EBER-,提示NK/T细胞表型;一年后皮下结节逐渐增多至臀部、下肢。
2017年,外院结合PET-CT结果与既往检查结果,考虑诊断为EBV+慢性NK细胞增殖性疾病。经过抗感染、激素、环孢素治疗及化疗等综合治疗后,皮肤肿块有所控制,但仍未完全缓解。
2019年,患者因“皮下肿块增多”前后两次就诊。检查结果提示NK细胞感染、EBV相关淋巴增殖性疾病1级、淋巴细胞增多;考虑淋巴瘤多发浸润可能大。未行特殊治疗。
结节红肿破溃4年后,她辗转来到北京
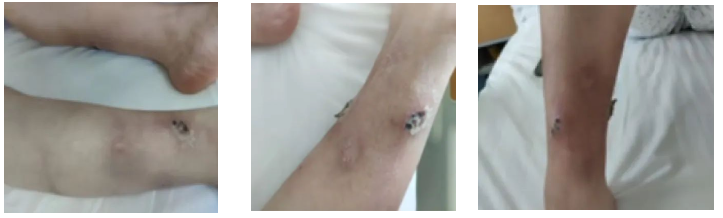
2019年8月,已年满29岁的患者因"诊断慢性NK细胞增殖性疾病4年余"入院。入院时一般状况尚可,查体可见右上肢有一个皮肤硬结,双下肢多发硬质肿块生成,新发结节红肿,陈旧结节有溃破结痂(图1);心肺腹查体无殊,双下肢无水肿。

辅助检查中发现:患者白细胞和淋巴细胞偏高、轻微贫血、血浆EBV阳性;左侧额叶血管畸形(导致癫痫);血液肿瘤基因突变检测发现TP53等基因突变;血液和免疫系统疾病相关遗传易感基因检测发现IRF7等免疫缺陷基因;外周血流式免疫分型显示可见15.68%异常单克隆NK细胞。其余无明显异常。患者有肺动脉高压及癫痫病史。
仔细询问患者病史后,结合临床表现及检查结果,宋艳智主任团队将其诊断为:
1. EBV相关NK细胞淋巴组织增殖性疾病(EBV-NK-LPD)伴TP53基因突变,重型水痘疫苗样淋巴增生性疾病;
2. 肺动脉高压;
3. 癫痫;
4. 脾脏切除术后;
5. 胆囊切除术后。
正如开头所述,EBV-NK-LPD患者临床表现复杂而多样。该患者就有着独特的病情特点:受累部位多在四肢皮肤,颈部、腹膜后、腹股沟区淋巴结以及鼻咽、口咽壁淋巴组织等体表和体腔内多处也有病变;有先天性免疫缺陷(这也大大增高了她感染EBV及其他病毒的风险)、慢性活动性EBV感染,不合并噬血细胞综合征;合并肺动脉高压、反复癫痫发作。
宋艳智主任介绍,慢性活动性EBV感染是EBV-NK-LPD的常见表现,多见于东亚地区,主要表现为类似传染性单核细胞增多症(IM)的症状,如发热、淋巴结肿大、肝脾肿大,其他常见症状包括贫血、血小板减少、肝功能异常、皮疹、腹泻等。
如果发生持续3个月以上的IM样症状、外周血或组织中高EBV载量、外周血或组织中的T或NK细胞出现EBV感染、排除其他可能诊断(如EBV原发感染、自身免疫性疾病、先天性免疫缺陷、免疫抑制剂所致的免疫缺陷等),即可诊断为慢性活动性EBV感染。
该病可并发噬血细胞综合征、中枢神经系统症状、多器官功能衰竭等,并可能进展为NK/T细胞淋巴瘤,侵袭性NK细胞白血病。庆幸的是,该患者目前尚未发生噬血细胞综合征,而这种并发症具有致死性,是EBV-NK-LPD患者的常见死因。其他常见死因包括进展为淋巴瘤、弥散性血管内凝血(DIC)等。
确诊治疗一气呵成,移植疗效立竿见影
诊断明确后,宋艳智主任团队立即给予地塞米松+甲氨蝶呤,以控制疾病。由于目前针对该病的标准治疗方法尚未建立,临床公认更理想的治疗手段是通过异基因造血干细胞移植(allo-HSCT)达到免疫重建。因此,团队同时启动非血缘供者配型查体等措施,为后续移植做准备。用药后明显见效,体表红疹减少,包块缩小,破溃处开始结痂(图2)。
针对患者的肺动脉高压也进行了相应的治疗,监测肺动脉压力持续控制正常。
患者入院1月余,非血缘供者查体合格后,开始行allo-HSCT。移植前,患者血浆EBV DNA为8.8×102拷贝/ml;脑脊液EBV阴性;右下肢包块有再增大趋势。选择减低毒性清髓移植预处理方案+移植物抗宿主病(GVHD)预防+感染预防。
约2周后,如期回输非血缘HLA 9/10相合、血型O+供A+外周血干细胞241ml。随后,骨髓顺利植活,白细胞、血小板均在第14天植活。
移植后1个月,对患者病情进行评估显示:
骨髓形态:骨髓增生明显活跃,淋巴系比例降低,余各系未见明显异常。
骨髓、外周血及脑脊液流式检测,微小残留病(MRD)均阴性。
骨髓TP53基因未检出。
骨髓、外周血嵌合率均为完全嵌合状态。
血浆EBV DNA等持续阴性,脑脊液EBV DNA阴性。
为患者进行PET-CT检查,与之前结果对比,可见原全身皮下多发斑片状、条块状软组织密度影及原全身多发稍大淋巴结影较前明显减少、缩小。
治疗过程中,患者先后出现癫痫发作和肺炎等合并症。针对癫痫,宋艳智主任团队与神经内科进行会诊,及时给予持续镇静、降颅压、抗癫痫等药物治疗,患者精神好转,记忆力逐渐恢复。移植后4个月,复查肺CT可见斑片状模糊影,无发热、咳嗽,考虑机化性肺炎,应用激素等药物治疗并明显好转。
移植后11个月后,停用免疫抑制剂,患者未发生明显急慢性GVHD。规律复查骨髓及病毒水平,呈持续缓解状态,病毒持续转阴,皮肤未再出现新发包块。截至目前随访3年10个月,患者基本恢复正常生活,癫痫发作也已在神经内科治疗下得到有效控制。
小结
本例患者所患疾病属于EBV-NK-LPD,确诊多年来经治疗未达完全缓解,且不断进展,同时合并有癫痫和肺动脉高压。其在外院接受了化疗等治疗手段疗效欠佳,入院经allo-HSCT治疗后,皮肤表现很快好转,且EBV转阴,同时合并症得到有效控制,成功实现了长期无病生存。
国内外均有大量研究证明,allo-HSCT可以治疗EBV相关的T/NK细胞淋巴组织增殖性疾病(EBV-T/NK-LPD),且为患者带来明显生存获益。早在2000年,就有临床个案报道了通过allo-HSCT技术治愈一名慢性活动性EBV感染患者,同时将其感染EBV的外周T细胞和NK细胞清除。
多年来,诸多临床实践也证实,通过allo-HSCT能够帮助EBV-T/NK-LPD患者实现免疫重建,从而彻底清除 EBV 感染细胞、控制感染的 T/NK 细胞。但需要注意的是,由于有移植相关合并症发生的可能,在临床实践中,选择合适的移植时机至关重要。
专家介绍

高博医学(血液病)北京研究中心北京高博博仁医院
高博医学(血液病)北京研究中心北京高博博仁医院血液二科(移植技术)一病区,副主任医师。
具有10余年临床工作经验,长期从事异基因造血干细胞移植工作。擅长:异基因造血干细胞移植及各种常见移植合并症的处理。
中国生物医学工程学会干细胞工程技术分会移植与血浆置换学组委员。
McMaster大学健康信息研究中心Evidence-Based Resources Rater。
各位血液病战友
想一起讨论疾病相关问题及经验
听康复战友分享经验
扫码添加【博仁安安】微信
备注“白血病/CAR-T/移植”获邀加入

- 标签:
- 血液二科(移植技术)
- 神经内科
- 血液二科
- 宋艳智
- 宋艳智





 京公网安备11010602050084号
京公网安备11010602050084号

